医生,我不是照了片了吗?
为什么还要做CT和MRI(核磁共振)?
为什么不直接开具CT或者MRI(核磁共振)?
为什么不一次性让我做了?
在门诊或住院部拿到申请单时,经常会听到患者这样问。
或许,你也有同样的疑惑。那么今天就来讲讲其中的原因吧:
1.头颈部
CT检查:适用于先天性脑发育颅内异常、脑肿瘤、脑血管病(头颅CTA,CTV)、颅脑外伤、急性脑出血、鼻窦炎、鼻窦肿瘤(首选CT)、中耳乳突、甲状腺等。
MRI(核磁共振):适用于脑血管疾病(不打造影剂)急性脑梗、脑炎或脑膜炎、内耳成像、脑转移瘤、脑肿瘤等。
2.呼吸系统
DR(X光机):肺炎、支气管炎、胸膜炎、气胸、胸腔积液、肺结节、肺癌,但限于分辨率低,对早期肺癌意义不大。
CT:肺小结节、肺癌分期、寻找原发灶。
3.循环系统
CT:冠脉、血管畸形、闭塞、狭窄、夹层、钙化。
4.消化系统
DR(X光机):急腹症、食管病变、肠梗阻及消化道造影。
CT:肿瘤、血管瘤、肠系膜病变、急腹症。
MRI(核磁共振):肝恶性肿瘤、肝囊肿性病变、肝脓肿、肝结核、肝脏局灶性结节增生。
5.泌尿系统

DR(X光机):泌尿系的阳性结石,首选DR。观察整个泌尿系的全貌及分泌、排泄功能和占位等,首选静脉尿路造影。
CT:肿瘤、占位性病变、结石、CTU。
MRI(核磁共振):肾脏肿瘤。
6.盆腔

CT:占位性病变、外伤。
MRI(核磁共振):直肠病变、子宫病变、前列腺病变、卵巢病变。
7.骨骼系统
DR(X光机):骨骼、关节病变,骨折首选DR。
CT:易区分松质骨和皮质骨的破坏、死骨、钙化、骨化、骨肿瘤等病变,可以进行三维重建更逼真的显示骨头病变情况。
MRI(核磁共振):骨周软组织肿瘤、坏死、出血、水肿优选MRI,观察肌肉,血管,神经系统和关节囊等组织间密度差异。
给大家举个脊柱患者的病例(同一个病人、同一个部位分别做X线、CT、MR检查的优势)。
一、腰椎X线正侧位检查
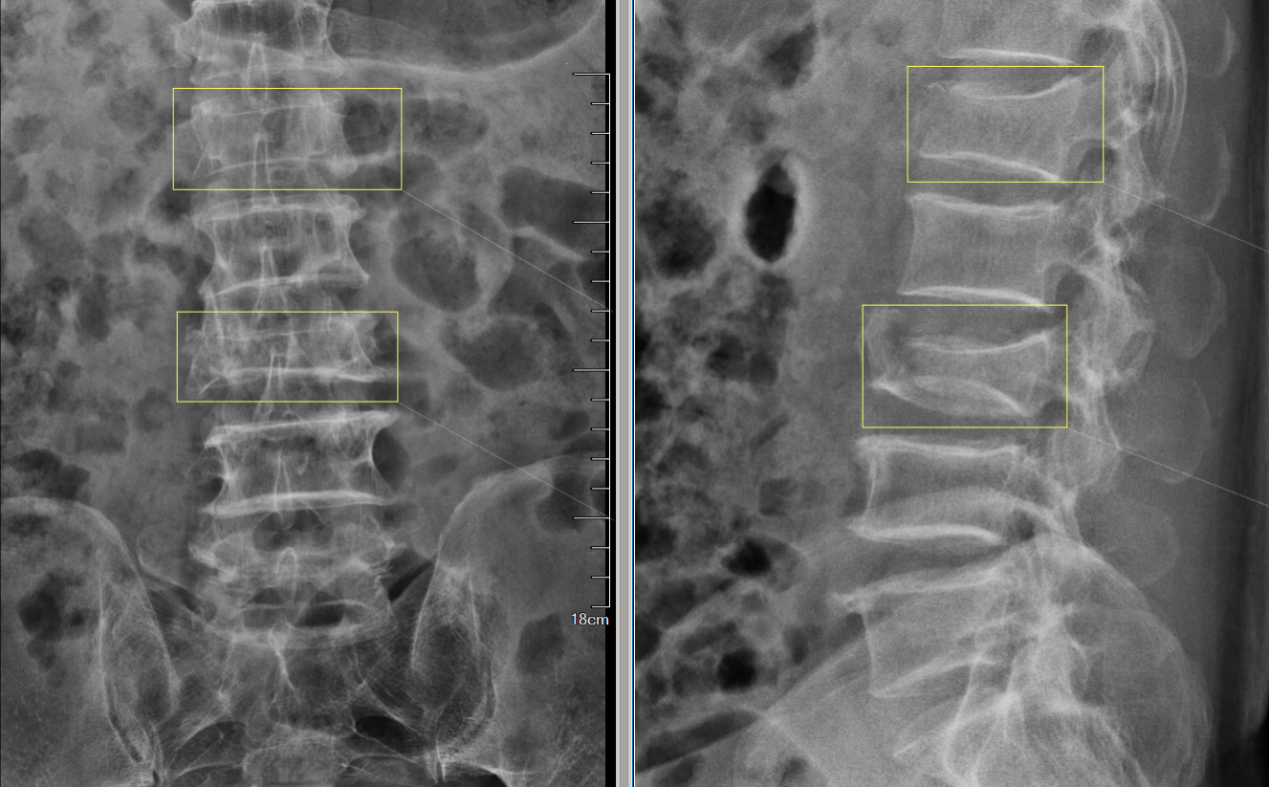 L1、3椎体压缩性骨折。
L1、3椎体压缩性骨折。
X光是最基本的脊柱影像学检查手段,可以从大体上观察脊柱的形态,有无明显的骨质增生、有无滑脱失稳、有无明显的骨质破坏,判断是否存在明显的骨折以及骨折的类型、粉碎程度、移位方向等,是脊柱疾病常规的首选检查。
二、腰椎CT三维成像检查
单纯x光检查不能完全、细致评估骨质病变,如果在平片上发现可疑的骨质病变影像,又不能确诊时,就需要补充CT三维成像检查。
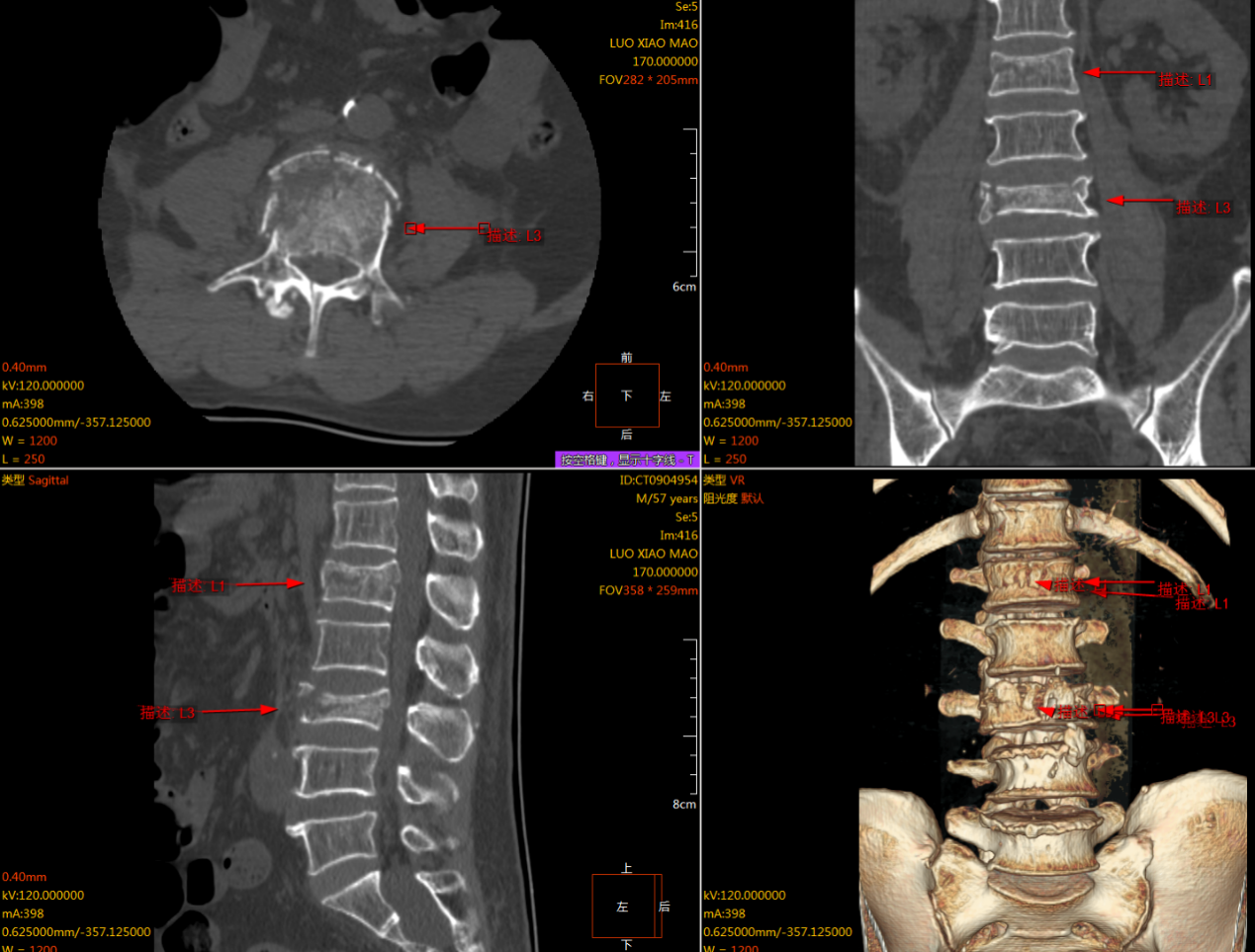
L1、3椎体压缩性(爆裂性)骨折。
CT是通过把椎体和椎间盘层层切割,从而发现椎体或椎间盘的病变,尤其是对骨性结构的诊断价值最高;明确是否有骨骼的异常病变、是否有骨折、是否有骨质增生、是否有骨刺等异常情况。对于一些细微骨折或者伴有出血的骨折诊断具有优势。
三、腰椎MRI(核磁共振)检查
MRI全称核磁共振成像,是利用核磁共振原理,根据人体在外置磁场中发出的电磁波而处理形成图像的一种检查。
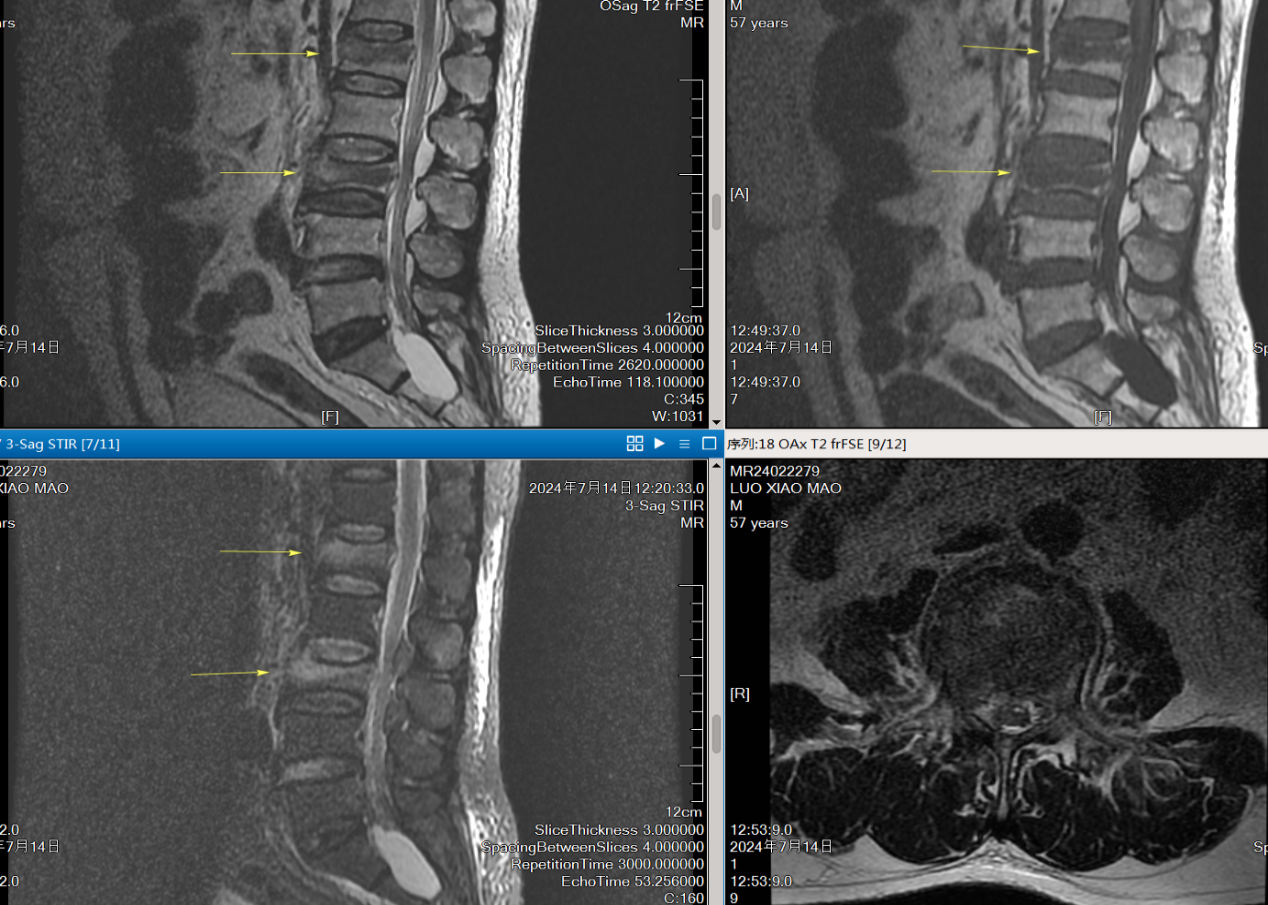
L1、3椎体压缩性(爆裂性)骨折。
由于CT对于一些软组织的显示不佳,尤其是骨折周围韧带、肌肉、软骨、特别是脊髓和神经纤维损伤的显示,且CT检查有时也无法判断骨折是新鲜骨折或是陈旧性骨折;而MRI的软组织分辨率高于CT,且对软组织的损伤和骨髓的水肿非常敏感,在骨裂、不全骨折或者骨挫伤时,由于局部往往有骨髓的水肿,而这种情况下,X光和CT都很难显示,但MRI就能明确诊断。
综上所述三种检查:各有优势、互相补充、不可替代。
具体做什么检查,医生会根据病情而定,所以,就诊时遵从医生的安排,以便及时准确找出病因,从而对因治疗。
小结
1.没有哪一种检查手段可以完全替代其他检查。
2.某些疑难病例在一种检查无法确诊时,还需要联合几种检查或随诊复查来进一步明确,取长补短,可明显降低诊断的漏诊率和误诊率。在实际工作,常要结合多种影像检查、病理等才能做出最后诊断。
3.总之,合理选择医学影像检查,能为临床医生的诊断和治疗提供准确的依据,更好地为患者服务。




.png)