(通讯员:蒋君男 审校:陈伟军)宫颈癌是女性群体最常见且临床病因明确的一种恶性肿瘤。高危型人乳头瘤病毒(HPV)持续感染是导致宫颈癌主要原因[1-2],但不是感染了 HPV 就一定会发展成宫颈癌,HPV感染后发展为宫颈癌的过程是相对漫长的,所以在适龄女性中规范筛查是早期发现癌前病变和癌症的重要途径。
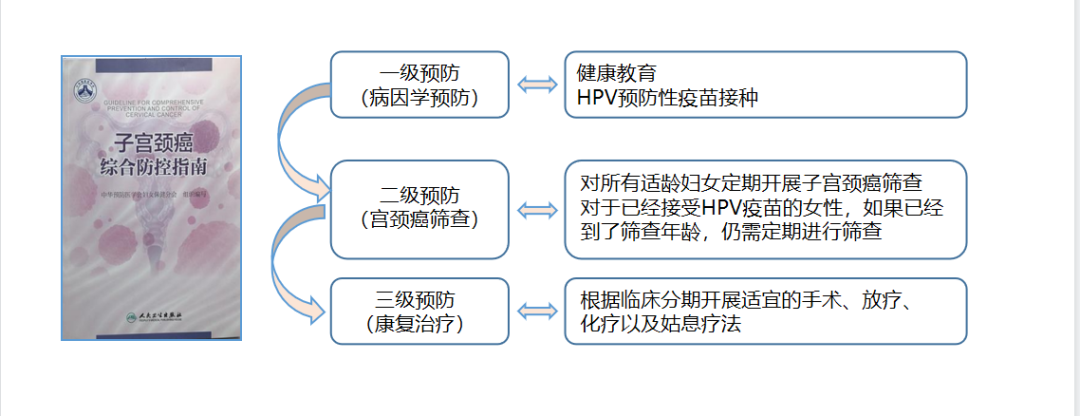
目前主要采用液基薄层细胞学(TCT)和HPV DNA联合检测作为宫颈癌筛查的初筛手段[3],但两项检查都存在着一定的缺点。TCT检查特异性高,易受实验室制片,临床取样等因素干扰,容易造成假阴性的结果,DNA倍体利用人工智能的方法初筛可以提高阳性率。而HPV DNA检测灵敏度高,易检测出宫颈的HPV感染,HPV-DNA检测是一种基因结构检测,单次HPV-DNA检测无法区别一过性感染和持续感染,而只有持续感染才可能导致宫颈癌发生。HPV-DNA检测特异性低[4],存在假阳性,会增加受检者心理压力增加、甚至创伤,带来不必要的阴道镜检查率,甚至过度治疗。


近年来,一种新的检测方法,即HPV E6/E7 mRNA检测应用逐渐增多。HPV属于小型、无包膜、长双链环状DNA病毒,病毒编码基因E6、E7在宿主细胞中的表达是子宫颈癌发生的关键因素。根据HPV 基因组组成以及HPV E6/E7 mRNA致病蛋白恶性细胞转化过程中作用模式,E6致癌蛋白通过其它相关蛋白能与宿主细胞p53蛋白特异性结合形成复合物,利用泛素降解系统促使p53蛋白快速降解,其效应等同于p53突变,阻止细胞所依赖凋亡途径,而阻碍细胞的凋亡进程从而使细胞永生化[5];E7致癌蛋白通过解离E2F和Rb复合物,使Rb通路失活,促使细胞永生,导致癌变[6]。

此外,宿主上皮细胞恶变是由于HPV癌基因的转录产物 E6/E7 mRNA表达。有研究报道,恶性肿瘤的浸润转移与上皮-间质转化
(epithelia-mesenchymal transition, EMT)可通过致癌基因E6和E7激活表达,使得细胞趋于EMT变化,从而进一步增强恶性细胞的侵袭力[7-8].
HPV E6/E7mRNA
检测在联合筛查中的临床意义
1、HPV E6/E7 mRNA检测联合筛查不仅能评估宫颈病变程度,还能通过癌基因E6/E7蛋白的表达情况,监测“病变”的过程;
2、HPV E6/E7 mRNA检测联合筛查提高了检测方法的特异性和阳性预测值,弥补了单一检测方法的缺陷,具有更好的诊断性能;
3、HPV E6/E7 mRNA检测联合筛查群体更广泛,不局限于30岁以上人群,对于30岁以下的年轻女性更加友好。
4、HPV E6/E7 mRNA检测联合筛查对于HPV阳性人群,可降低一过性感染的检出率,减少过度诊疗。
5、HPV E6/E7 mRNA检测联合筛查可全面评估女性宫颈健康状况,辅助宫颈疾病的精准治疗。
HPV E6/E7阳性不代表已经发生癌变,但是能提示进入宫颈高级别病变的机会较大。此时,要进一步检查,如宫颈液基细胞学检查或DNA倍体分析,阴道镜下活检进行组织病理学检查等来明确是否存在宫颈病变。

因此,目前DNA倍体分析联合HPV E6/E7 mRNA检测是一种比较理想的宫颈癌筛查方法,其次是TCT联合HPV E6/E7 mRNA检测,再次是TCT联合HPV DNA检测,联合筛查可以减少误诊及漏诊,任何单一方法检测误诊或漏诊都不可避免。液基细胞学做P16和/或ki-67免疫组化检测也是新的技术方法,也会慢慢应用于临床。
参考文献:
[1] Thompson L D. Pheochromocytoma of the Adrenal glandScaled Score (PASS)to separate benign from malignantneoplasms:clinicopathologic and immunophenotypic study of 100 cases[ J]Am JSurg Pathol,2002,26(5):551-566.
[2] 余娉,黄守国.子宫颈癌恶性生物学特性相关基因的研究进
展[J].实用医学杂志,2018,34(19):3313⁃3316.
[3] HORN J,DENECKE A,LUYTEN A,etal. Reduction of cervi⁃calcancer incidence within a primary HPV screening pilot proj⁃ect(WOLPHSCREEN)inWolfsburg,Germany[J]. Br J Can⁃
cer,2019,120(10):1015⁃1022.
[4] 吴赛青,程平,胡丽娟,沈玉莲,张子悦,胡向阳.HPV E6/E7 mRNA与DNA两种检测方法在子宫颈癌前病变中的对比分析[J].临床与实验病理学杂志,2022,Aug:38(8).
[5] Wachtel H, Hutchens T, Baraban E, et al. Predictingmetastatic potential in pheochromocytoma and paraganglioma: a comparison of PASSand GAPP scoring systems[J]. J Clin Endocrinol Metab,2020,105(12):e4661 -e4670.
[6] Ishimaru N, Kanzawa Y, Seto H, et al. Syphiliticcervicitis with
cervical cancer presenting as oropharyngeal syphilis[J].Intern
Med,2019,58(15):2251 -2255.
[7] Turkova H, Prodanov T, Maly M, et al. Characteristicsand out-comes of metastatic SDHB and sporadic pheochromocytoma /para-ganglioma:an national institutes of health study [J]. EndocrPract,2016,22(3):302-314.
[8] Lee H, Jeong S, Yu Y, et al. Risk of metastaticpheochromocyto-ma and paraganglioma in SDHx mutation carriers: a systematicre-view and updated meta-analysis[J]. J Med Genet,2020,57(4):217 -225.




.png)